Chaleur accablante et usage de médicaments – Étude exploratoire en Estrie
L’exposition prolongée aux chaleurs intenses constitue un stress non négligeable pour l’organisme humain. En plus d’être la cause initiale d’accidents potentiellement graves tels que le coup de chaleur, cette exposition peut aggraver des maladies préexistantes et accentuer, de diverses façons, la vulnérabilité des populations faisant usage de certains types de médicaments. Lors de vagues de chaleur accablante, les mécanismes d’adaptation à la chaleur sont mis à l’épreuve. Or, ces mécanismes physiologiques peuvent être confrontés à l’effet antagoniste de médicaments agissant sur l’hydratation, la balance électrolytique, le système de thermorégulation et le niveau de vigilance. À l’inverse, les effets de la chaleur sur certains médicaments (p. ex. la déshydratation) peuvent avoir pour conséquence d’affecter leur profil pharmacodynamique. Il s’agit ici d’un volet essentiel pour l’identification des groupes vulnérables.
Contexte de l'étude
Ayant identifié les principaux médicaments problématiques en situation de chaleur accablante, nous avons cherché à estimer la taille de la population faisant usage de tels médicaments afin de mieux connaître l’ampleur de la tâche à accomplir si nous devions communiquer à ces individus de l'information claire et pratique quant à leur risque accru. Afin de bien documenter la proportion de la population vulnérable à la chaleur en Estrie, nous avons d’abord analysé les données populationnelles, principalement chez les personnes âgées.
L’analyse de ces données nous a permis de constater que la région comportait une proportion appréciable de personnes âgées:
Personnes de 65 et plus
- En 2006 : prévision de 45 189 personnes, soit 14,9 % de la population estrienne;
- En 2005 : 43 994 personnes.
Sur les 43 994 personnes en 2005
- 3,4 % habitent en centre hospitalier de soins de longue durée (CHSLD);
- 0,6 % habitent en hébergement non institutionnalisé (ressources intermédiaires ou ressources de type familial);
- 96 % habitent hors du système d’hébergement public; de ce nombre, 10,7 % habitent en résidence privée avec services pour personnes âgées.
Sur les 96 % qui vivent hors du système d’hébergement public en 2005
- 19 % reçoivent des services de soutien à domicile liés au vieillissement ou à la perte d’autonomie (l’âge n’étant pas un facteur discriminant, des personnes âgées de moins de 65 ans peuvent être considérées dans cette population);
- 28 % vivent seules.
Bien qu’une partie des personnes âgées puisse être rejointe par le biais des services des centres de santé et de services sociaux, nous sommes en mesure de constater qu’un bon nombre d’entre elles ne reçoivent aucun soin et qu’une proportion significative demeure seule.
Il est bien connu que le vieillissement est souvent accompagné de problèmes de santé et que, par conséquent, un bon nombre de personnes consomment des médicaments sur une base régulière. Les questions qui se posent sont donc les suivantes :
- Quelle est la proportion de consommateurs faisant usage de médicaments interférant avec les mécanismes d'adaptation à la chaleur?
- Parmi les médicaments consommés, lesquels sont susceptibles d’interagir avec les mécanismes adaptatifs de l’organisme sollicités en cas de température élevée?
Matériel et méthodes
Nous avons consulté la banque de données des services pharmaceutiques de la Régie de l’assurance maladie du Québec (RAMQ). Cette banque ne renferme toutefois que les ordonnances des adhérents au régime public d’assurance médicaments du Québec. L’importance du bassin d’adhérents varie selon l’âge. Le nombre d’adhérents en équivalent temps plein sur la projection de population, corrigée pour le sous-dénombrement, indique que 91,0 % des personnes âgées de 65 ans et plus ont eu accès au régime public d’assurance médicaments, tandis que seulement 31,4 % des 0-19 ans et 34,8 % des 20-64 ans se retrouvent inscrits dans le régime public en Estrie. Les résultats qui suivent excluent donc les personnes couvertes par une assurance médicaments privée de même que les résidants d’établissements publics de soins de longue durée.
Un portrait de la consommation quotidienne de médicaments sous ordonnance a été réalisé pour les adhérents de l’Estrie pour la journée du dimanche 13 juin 2004. Seules les ordonnances actives ont été retenues, soit celles délivrées le jour même ou dans les semaines précédents et dont l’échéance de l’ordonnance était égale ou supérieure au 13 juin 2004. Les ordonnances délivrées au-delà de 5 mois avant cette date ont été exclues. Les ordonnances supérieures à 150 jours représentent moins de 0,2 % de l’ensemble des ordonnances de 2004. Les ordonnances multiples répertoriées le 13 juin ont été comptabilisées de façon unique sur la base du numéro d’identification du médicament afin d’exclure les renouvellements avant échéance.
En l’absence d’une liste exhaustive, les médicaments ayant des effets aggravants en cas de chaleur accablante ont été répertoriés à partir du Guide pour l’élaboration d’un plan local de prévention et protection en cas de chaleur accablante et de chaleur extrême à l’usage des professionnels de la santé1. Cette liste a été adaptée du Plan national canicule du ministère de la Santé et de la Protection sociale de la France2. Le traitement a été effectué en fonction des diverses dénominations communes de médicaments identifiés dans le tableau du guide. Ceci avait pour but de retenir l’ensemble des médicaments ayant une dénomination commune préalablement identifiée, peu importe leur nom commercial, leur dosage ou leur forme.
Résultats
Les résultats font d’abord ressortir que les médicaments sous ordonnance pouvant aggraver les effets de la chaleur accablante sont davantage prescrits chez les personnes âgées. En effet, 40 % des personnes âgées de 65 ans et plus avaient au moins une ordonnance active (tableau 1). Les gens ayant au moins deux ordonnances (près de 15 %) voient ainsi le risque de réaction néfaste augmenter. Un peu moins de 5 % des gens cumulaient trois ordonnances ou plus.
Tableau 1. Proportion de la population estrienne adhérant au régime public d’assurance médicaments et ayant des ordonnances susceptibles d’aggraver les effets de la chaleur accablante en 2004
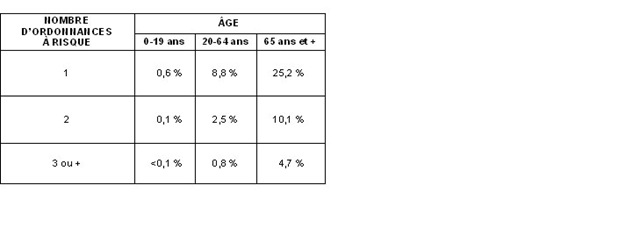
La proportion d’adhérents au régime âgés entre 20 et 64 ans ayant une ordonnance ou plus est de 12,1 %, dont plus du quart a au moins deux ordonnances actives à son dossier. Pour le groupe d’âge des 0-19 ans, très peu ont une ordonnance active susceptible d’aggraver les effets de la chaleur.
Les médicaments ont, selon leur catégorie, des effets différents sur l’organisme. Ainsi, chez les personnes âgées de 65 ans et plus, 30,2 % ont une ordonnance ayant un profil cinétique pouvant être affecté par la déshydratation, 16,0 % ont une ordonnance pouvant empêcher la perte calorifique, principalement au niveau périphérique, alors que 6,3 % des gens ont une ordonnance pouvant altérer la fonction rénale. Chez le groupe des adultes de 20 à 64 ans, on retrouve les deux mêmes risques principaux, soit le profil cinétique de l’ordonnance qui peut être affecté par la déshydratation (7,7 % des gens) et la médication pouvant affecter la perte calorifique (5,8 %).
Chez les personnes âgées de 65 ans et plus, un peu plus des deux tiers des ordonnances se concentrent dans six catégories selon la classification thérapeutique de l’American Hospital Formulary Service (AHFS), soit :
- les inhibiteurs de l’HMG-COA réductase (19,5 %);
- les bloquants bêta-adrénergiques (18,0 %);
- les antagonistes des récepteurs de l’angiotensine II (9,1 %);
- les bloquants du canal calcique (7,1 %);
- les benzodiazépines (6,9 %);
- divers antidiabétiques (6,9 %).
Le classement des catégories les plus fréquentes diffère pour les adultes de 20 à 64 ans. Nous retrouvons ainsi :
- les inhibiteurs de l’HMG-COA réductase (17,7 %);
- les antidépresseurs (13,7 %);
- les bloquants bêta-adrénergiques (13,2 %);
- les tranquillisants (7,9 %);
- les benzodiazépines (7,2 %);
- les antagonistes des récepteurs de l’angiotensine II (7,1 %).
Malgré la faible présence des ordonnances ayant des effets aggravants chez les 0-19 ans (soit moins de 1 %), nous observons avec une certaine réserve la présence des classes suivantes :
- les tranquillisants (21,9 %);
- les anti-infectieux (autres) (17,5 %);
- les antidépresseurs (15,6 %);
- les AINS (anti-inflammatoires non stéroïdiens) (9,4 %).
Discussion
Cette étude exploratoire permet d’abord de confirmer l’importance des ordonnances représentant un risque potentiel en cas de chaleur accablante, principalement chez les personnes âgées de 65 ans et plus. De même, l’analyse des données populationnelles fait ressortir le nombre considérable de personnes à informer dans le cadre d’une éventuelle campagne d’information. Pour une telle campagne, nous considérons qu’il serait pertinent de s’adjoindre les professionnels pharmaciens, compte tenu du contact privilégié de ces derniers avec les personnes à risque. En effet, leur rôle serait essentiel en matière :
- « de diffusion et d’explication des recommandations en fonction des risques sanitaires à donner aux personnes à risque, fragiles et à leur entourage;
- d’analyse et de repérage des risques liés aux prescriptions médicamenteuses3. »
De plus, même si les ordonnances à risque d’aggraver les effets de la chaleur accablante ne sont pas aussi nombreuses chez les personnes de 20 à 64 ans, nous constatons que les antidépresseurs se classent au deuxième rang des catégories les plus importantes chez ce groupe d’âge. Il semble donc important de tenir compte de la problématique de la santé mentale en tant que facteur de risque parmi la population. En effet, le traitement de la banque de données de la RAMQ concernant les services rémunérés à l’acte nous permet d’apprendre qu’en Estrie, en 2004, 11,9 % de la population a consulté au moins une fois un médecin omnipraticien ou spécialiste pour un diagnostic de trouble de santé mentale. Il est fort probable que ce chiffre soit sous-estimé, puisque la banque de données n’inclut pas les gens suivis par des professionnels de la santé non rémunérés à l’acte ou œuvrant en pratique privée. La proportion de personnes présentant un trouble mental est de 6,4 % chez les 0-17 ans. elle est beaucoup plus importante parmi les adultes de 18 à 64 ans, avec 12,9 %. Chez les 65 ans et plus, même si les antidépresseurs se classent au huitième rang des ordonnances à risque d’aggraver les effets de la chaleur accablante, nous constatons que 15,1 % des aînés ont eu au moins une consultation médicale liée à la santé mentale au cours de l’année.
À ces observations, s'ajoute une préoccupation plus globale concernant les personnes présentant des troubles mentaux dont la consommation de nombreux médicaments pourrait être associée à des habitudes de vie malsaines. Cette population regrouperait souvent en forte proportion des personnes faisant usage de tabac, ainsi que des personnes consommant de façon importante des boissons à forte teneur en sucre et en caféine. Afin d’obtenir des résultats probants, il faudrait s’assurer, pour ce groupe de personnes, que les messages préventifs s'accompagnent d’explications simples et claires sur les effets combinés de la chaleur avec les médicaments et les mauvaises habitudes de vie. Il faut en effet considérer que ces personnes peuvent présenter des problèmes de jugement qui les rendent moins aptes à faire des choix éclairés pour leur santé. Compte tenu de ces limites, le rôle conjoint des professionnels du réseau de la santé et des pharmaciens s’avère essentiel afin d'informer adéquatement cette clientèle particulièrement vulnérable à la chaleur accablante. Rappelons que l'amélioration des connaissances avait pour but de mieux cibler les clientèles les plus vulnérables à la chaleur accablante afin d’intervenir de façon plus spécifique auprès d’elles.
Par ailleurs, il serait éventuellement intéressant d’approfondir d’autres aspects importants tels que la consommation de médicaments à risque vendus sans ordonnance ou encore l’interaction possible de médicaments ayant des effets aggravants de nature différente sur l’organisme. De plus, l’accumulation et l'interaction d’autres facteurs de risque connus liés à la chaleur accablante, combinées à la prise de médicaments ayant un potentiel de risque d’aggraver les effets de la chaleur, pourraient faire l'objet d'une étude plus approfondie.
Références
- DWYER, J., KING, N., REIS, M. et RODRIGUE, H. Guide pour l’élaboration d’un plan local de prévention et protection en cas de chaleur accablante et de chaleur extrême à l’usage des professionnels de la santé, Agence de la santé et des services sociaux de Montréal, Annexe 3, p. 31, avril 2006.
- Ministère de la Santé et de la Protection sociale et Ministère délégué aux personnes âgées, Plan national Canicule, Annexe 7, p. 149, mai 2004.
- Plan national canicule, Paris, Institut national de veille sanitaire, version 2, 05/05/04.

