COVID-19 : Salle d’opération avec cas suspect ou confirmé COVID-19
Cet avis porte sur les évidences scientifiques disponibles en date dudit avis. Plusieurs questions au niveau de l’organisation des salles d’opération pour les cas suspects ou confirmés COVID-19 ont été émises par les installations. Voici des mesures à instaurer.
Mesures préparatoires
- Retarder toute chirurgie élective (pour au moins 1 mois) et si possible, retarder une chirurgie urgente jusqu’à ce que le cas ne soit plus contagieux ou qu’un test ait éliminé la COVID-19 chez le patient avec symptômes compatibles.
- Préparer les scénarios de chirurgie urgente pour cas suspect ou confirmé COVID-19 avec les différentes équipes : DST, PCI, bloc opératoire, chirurgiens, anesthésistes...
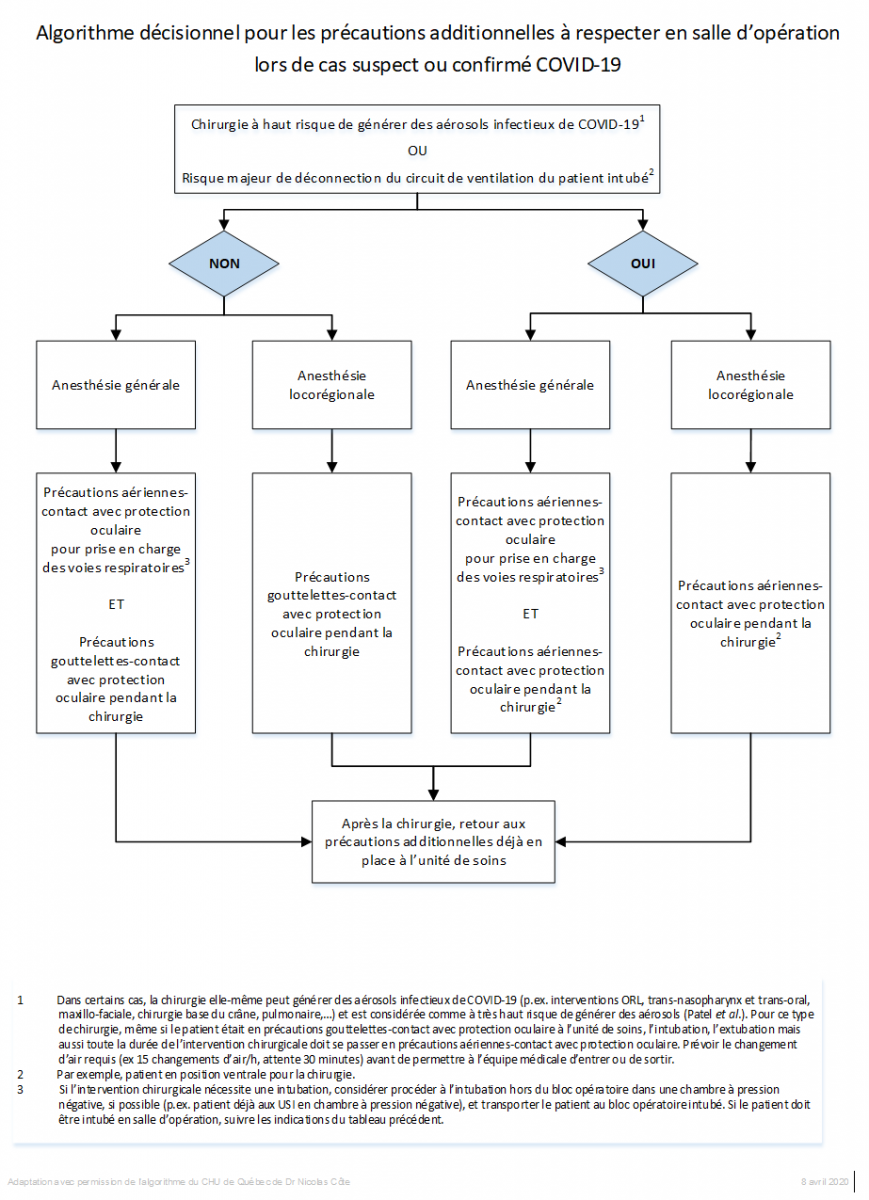
- Déterminer si chirurgie à haut risque de créer des aérosols (voir ci-bas) en discutant avec le chirurgien.
- Favoriser des anesthésies péridurales ou loco-régionales dans la mesure du possible puisque ces cas n’auront pas à être intubés la majorité du temps (I’intubation étant une intervention générant des aérosols (IMGA)).
- Cibler, si possible, une ou des salles d’opération dédiées COVID-19 avec un système de ventilation indépendant des autres salles. Le système de ventilation doit être doté de filtres.
- Sans modifier la configuration du système de ventilation dans les salles d’opération, maximiser, si possible, le pourcentage d’évacuation d’air vers l’extérieur, idéalement jusqu’à 100 %. Dans le cas où il n’est pas possible d’évacuer 100 % de l’air de la salle vers l’extérieur, rehausser le niveau de filtration du système de ventilation à MERV 16, ou idéalement HEPA, afin de ne pas contaminer les autres salles et espaces du bloc (l’efficacité des filtres MERV 16 est similaire à celle d’un respirateur N95).
- La pression de la salle d’opération doit demeurer positive par rapport aux espaces contigus; ne pas tenter de mettre en pression négative ou neutre.
- Certaines procédures, comme l’intubation, vont générer des aérosols (IMGA), que la salle soit en pression positive ou en pression négative. Pour ces procédures, des équipements de protection individuelle pour les précautions additionnelles aériennes-contact avec protection oculaire sont nécessaires pour les personnes présentes jusqu’à ce que l’air soit filtré ou remplacé (changements d’air).
- Le différentiel de pression entre deux locaux (pression négative ou pression positive) n’a d’influence que sur le potentiel de migration des contaminants du local à pression positive vers le local à pression négative.
- Mettre une salle d’opération en pression négative entrainera des mouvements d’air incontrôlés et l’introduction de grands volumes d’air non filtré dans les salles, et ce en permanence (risque d’infection important au niveau chirurgical). Pour cette raison, dans les normes canadienne et américaine de conception des systèmes de ventilation des installations de soins, toutes les salles d’opération sont en pression positive, et ce depuis très longtemps.
- Pour assurer le confinement aérien d’une salle d’opération en pression positive, la présence d’un sas ventilé en pression négative, qui intercepte l’air sortant de la salle, est le moyen à privilégier. Un sas est requis pour toutes les portes d’accès à la salle d’opération qui demeurent fonctionnelles.
- Vérifier que les portes sont bien ajustées, de manière à limiter les fuites d’air excessives (à noter que les portes ne sont pas conçues pour être parfaitement étanches).
- Céduler le cas en fin de journée ou en soirée dans la mesure du possible, moment où il y a moins de personnel et patients au bloc opératoire.
- Si l’intervention chirurgicale nécessite une intubation, procéder à l’intubation hors du bloc opératoire dans une chambre à pression négative, si possible (p. ex. : patient déjà aux USI en chambre à pression négative), et transporter le patient au bloc opératoire intubé. Si le patient doit être intubé en salle d’opération, l’intubation doit être effectuée idéalement sans l’équipe chirurgicale dans la salle lors de cette procédure puis attendre le changement d’air requis (si 15 changements d’air/h, attente 30 minutes) avant de permettre à l’équipe chirurgicale d’entrer.
- Un patient en précautions gouttelettes-contact avec protection oculaire à l’unité de soins en raison de la COVID-19 peut être opéré en précautions gouttelettes-contact avec protection oculaire une fois l’étape d’intubation passée et le temps d’attente respecté (p. ex. : ROFI cheville) et s’il ne s’agit pas d’une intervention chirurgicale générant des aérosols infectieux de COVID-19.
- Si le patient ne nécessite pas d’intubation pour l’intervention, faire porter un masque de procédure à l’usager lors de son transport au bloc de même que lors de toute l’intervention chirurgicale.
- À mettre en place pour la salle d’opération dédiée COVID-19 :
- Une fois le patient installé dans la salle d’opération, barrer toutes les portes de la salle d’opération dédiée sauf une seule porte d’accès (celle vers l’antichambre) afin d’éviter des transferts incontrôlés de volumes d’air contaminé.
- Installer une affiche sur la porte d’accès afin d’aviser que la salle est dédiée COVID-19 et qu’aucune entrée n’est permise sauf pour le personnel requis.
- En collaboration avec la DST, en respectant la norme CSA Z317.2-19 Systèmes de chauffage, de ventilation et de conditionnement d’air (CVCA) dans les établissements de santé : exigences particulières, installer si possible les deux mesures ci-dessous. Si les deux mesures ne peuvent pas être installées, prioriser la mesure # 1.
1. Une antichambre (SAS) temporaire dans le corridor vers la salle d’opération. L’antichambre sera en pression négative par rapport à la salle d’opération et par rapport au corridor. Elle sera dotée d’un appareil de filtration HEPA (captation de l’air dans la partie basse du SAS et sortie d’air filtré dans la partie haute du SAS et/ou vers le corridor). Dans le cas d’un sas permanent, prévoir l’évacuation d’air directement vers l’extérieur.
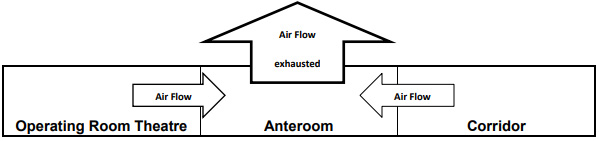
Image extraite Alberta Health Services. Best Practice Guidelines for Airborne Precautions in an Operating Room (2015)
2. Un appareil mobile de filtration HEPA directement dans la salle d’opération, disposé de manière à capter l’air contaminé près de la source. Le flux d’air d’échappement de l’appareil mobile de filtration HEPA doit être rejeté à l’écart du flux d’air laminaire vertical protégeant le patient, si possible à proximité d’une prise de retour d’air.
Chirurgies à haut risque de générer des aérosols infectieux de COVID-19
- Dans certains cas, la chirurgie elle-même peut générer des aérosols infectieux de COVID-19 (p. ex. : interventions ORL, trans-nasopharynx et trans-oral, maxillo-faciale, chirurgie base du crâne, pulmonaire, etc.) et est considérée comme à très haut risque de générer des aérosols (Patel et al.). Il est toujours préférable de reporter la chirurgie. Respecter tous les principes énumérés ci-haut et les mesures # 1 et # 2 listées ci-haut devraient être en place. La chirurgie doit être effectuée de soir ou de nuit, si possible. Pour ce type de chirurgie, même si le patient étaient en précautions gouttelettes-contact avec protection oculaire à l’unité de soins, l’intubation, l’extubation mais aussi toute la durée de l’intervention chirurgicale doit se passer en précautions aériennes-contact avec protection oculaire.
- Une demande sera adressée à l’Unité d’évaluation des technologies et des méthodes d’interventions en santé (UETMIS) du CHU de Québec, afin de détailler les chirurgies à haut risque de générer des aérosols infectieux de COVID-19.
Mesures spécifiques selon les précautions additionnelles déjà en place à l’unité de soins et le type d’anesthésie
| Type de chirurgie | Chirurgie à faible risque de générer des aérosols | Chirurgie à haut risque de générer des aérosols | ||
|---|---|---|---|---|
| Précautions additionnelles à l’unité de soins | Gouttelettes-contact avec protection oculaire | Gouttelettes-contact avec protection oculaire | ||
| Type d’anesthésie | Anesthésie locale | Anesthésie générale | Anesthésie locale | Anesthésie générale |
| À la chambre /pré-op | Si non intubé : Port du masque de procédure par l’usager transporté vers la salle d’opération ET L’usager garde le masque de procédure pendant l’intervention chirurgicale. Si déjà intubé à l’unité de soins : Mettre un filtre (à haut pouvoir filtrant, p. ex. ceux approuvés pour la tuberculose) sur tube endotrachéal ou site expiratoire du circuit du ventilateur. ET Transport vers la salle d’opération. | Si déjà intubé à l’unité de soins : Si nécessite intubation: * Avoir un circuit fermé et filtre à haut pouvoir filtrant (p. ex. ceux approuvés pour la tuberculose) sur tube endotrachéal ou site expiratoire du circuit du ventilateur. | Si non intubé : Port du masque de procédure par l’usager transporté vers la salle d’opération ET L’usager garde le masque de procédure pendant l’intervention chirurgicale. Si déjà intubé à l’unité de soins : Mettre un filtre (à haut pouvoir filtrant, p. ex. ceux approuvés pour la tuberculose) sur tube endotrachéal ou site expiratoire du circuit du ventilateur. ET Transport vers la salle d’opération. | Si déjà intubé à l’unité de soins : Si nécessite intubation: * Avoir un circuit fermé et filtre à haut pouvoir filtrant (p. ex. ceux approuvés pour la tuberculose) sur tube endotrachéal ou site expiratoire du circuit du ventilateur. |
| Précautions additionnelles per-op | Gouttelettes-contact avec protection oculaire (masque chirurgical) | Aériennes-contact avec protection oculaire (respirateur N95) pour tout le personnel présent en salle d’opération | ||
| Post-op/réveil extubation | Réveil Dans la salle d’opération OU Salle de réveil selon les précautions additionnelles en place pré-op | Extubation Chambre en pression négative à l’extérieur du bloc OU Chambre de l’usager (si en pression négative) OU En salle d’opération, l’extubation doit être effectuée sans l’équipe chirurgicale dans la salle lors de cette procédure. Attendre le changement d’air requis (p. ex. si 15 changements d’air/h, attente 30 minutes) avant de sortir le patient et de permettre l’entrée du personnel et d’un nouveau patient. | Réveil Dans la salle d’opération OU Salle de réveil selon les précautions additionnelles en place pré-op | Extubation Chambre en pression négative à l’extérieur du bloc OU Chambre de l’usager (si en pression négative) OU En salle d’opération, l’extubation doit être effectuée sans l’équipe chirurgicale dans la salle lors de cette procédure. Attendre le changement d’air requis (p. ex. si 15 changements d’air/h, attente 30 minutes) avant de sortir le patient et de permettre l’entrée du personnel et d’un nouveau patient. |
Références
- Agence de santé publique du Canada (ASPC) et Association pulmonaire du Canada (2014). Normes canadiennes pour la lutte antituberculeuse. Repéré au : http://www.phac-aspc.gc.ca/tbpc-latb/pubs/tb-canada-7/index-fra.php.
- Alberta Health Services. Best Practice Guidelines for Airborne Precautions in an Operating Room (2015). Repéré au : https://www.albertahealthservices.ca/assets/infofor/hp/if-hp-ipc-bpg-airborne-or.pdf.
- American Society of Anesthesiologists (20-03-2020). Répérés aux : https://www.asahq.org/about-asa/governance-and-committees/asa-committees/committee-on-occupational-health/coronavirus et https://www.asahq.org/about-asa/newsroom/news-releases/2020/03/update-the-use-of-personal-protective-equipment-by-anesthesia-professionals-during-the-covid-19-pandemic.
- Centers for disease control and prevention (CDC). (2003). Guidelines for Envrionnmental Infection Control in Healht-Care Facilities. Repéré au https://www.cdc.gov/infectioncontrol/guidelines/environmental/background/air.html#c5c.
- Institut national de santé publique du Québec (INSPQ), COVID-19 : Mesures de prévention et contrôle des infections dans les milieux de soins aigus : Recommandations intérimaires. Version 20 mars 2020. Repéré au : https://www.inspq.qc.ca/covid-19/milieux-desoins.
- What we do when a COVID-19 patient needs an operation: operating room preparation and guidance, Can J Anesth/J Can Anesth, https://doi.org/10.1007/s12630-020-01617-4.
- Preparing for a COVID-19 pandemic : a Review of Operating Room Outbreak Response Measures in a Large Tertiary Hospital in Singapore, https://www.ncbi.nlm.nih.gov/pubmed/32162212?dopt=Abstract.
- Practical recommendations for critical care and anesthesiology teams caring for novel coronavirus (2019-nCoV) patients, https://link.springer.com/article/10.1007%2Fs12630-020-01591-x.
- Nebraska Medecine. COVID-19 in procedural areas (2020). Repéré au : https://www.nebraskamed.com/sites/default/files/documents/covid-19/COVID-procedural-areas.pdf.
- Patel et al. Avis Stanford.
- Witterick I. President, Canadian Society of Otolaryngology-Head & neck Surgery, march 19, 2020.
- Colorado Medical Society (CMS). CMS Adult Elective Surgery and Procedures Recommandations. Version 15 mars 2020. Repéré au : https://www.cms.gov/files/document/31820-cms-adult-elective-surgery-and-procedures-recommendations.pdf.
- Vancouver Coastal Health, IPAC Best Pratice guideline – Airborne Precautions in the Operating Room. 2017.